
C’est à l’issue de la présentation de mon travail pour valider la formation « Hypnose et thérapies brèves créatives » que Claude Virot m’a proposé d’intervenir au congrès. Mon travail mettait en avant combien l’hypnose soutient l’éthique humaniste des soins palliatifs : en personnalisant la relation, en valorisant les ressources, en soutenant la créativité, en rendant le sujet acteur de son existence. C’étaient les thèmes du congrès que nous allons retrouver au long de cet article sur l’utilisation particulière de l’hypnose en soins palliatifs ; texte que je dédie donc à tous ceux qui m’ont enseigné l’hypnose, comme un témoignage de ma reconnaissance pour leur enseignement.
J’avais choisi d’exercer la médecine générale, pour être acteur de santé intervenant au sein de l’écosystème du patient. C’est donc naturellement que je suis venue aux soins palliatifs. Les soins palliatifs sont plus qu’une spécialité, c’est une discipline transversale, puisqu’elle est destinée aux personnes atteintes de maladie incurable, quelle que soit la pathologie d’organe. Les soins palliatifs : médecine de la « faim » de vie, orthographe particulière qui donne de nouvelles perspectives quand « n » haiNe se transforme « m » aiMe. Dans les livres, les soins palliatifs sont définis comme des soins holistiques d’accompagnement de la personne dans sa globalité. Soyons pragmatiques en parlant d’objectif : cet objectif de prendre soin de l’autre, ce n’est pas traiter une pathologie - un organe, c’est prêter attention à la globalité de ce qu’il vit.
En anglais, la discipline est dénommée « palliative care », care mot sans équivalent en français, qui évoque le prendre soin, et c’est intéressant que le mot care ait peut-être la même racine que caresse. Prendre soin de malades incurables, la médecine révèle là sa dimension d’accompagnement : accompagnement particulier de malades qui ne guériront pas, pour qu’ils terminent leur chemin de vie. Pour accompagner... il y a la nécessité de rencontrer l’autre. C’est dans cette recherche d’une juste posture relationnelle que l’hypnose a sa place. Pratiquer l’hypnose, c’est développer l’altérité.
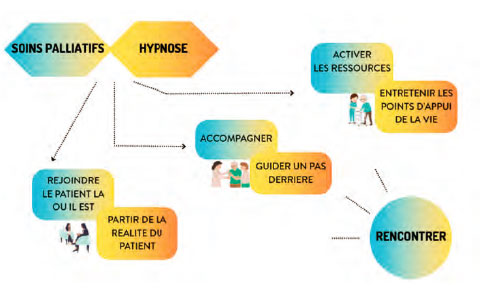
Par ailleurs, en clinique, pratiquer l’hypnose c’est avoir un outil combien utile dans le domaine relationnel, dans le soin quotidien au niveau procédural, dans les traitements des symptômes (douleur, anxiété, dyspnée), dans l’accompagnement psychologique. Ainsi, la polyvalence de l’hypnose permet la prise en soins globale nécessaire aux soins palliatifs. Il est alors intéressant de constater l’adéquation de l’hypnose et des soins palliatifs en termes de conception du soin :
• partir de la réalité du patient dans le respect de ses souhaits et de ses convictions : rejoindre le patient là où il est dans l’élaboration d’un parcours de soin personnalisé – qu’est-ce qui donne sens à sa vie alors qu’il faut renoncer à la guérison, apprendre à faire avec la maladie, avec un corps et des capacités fonctionnelles qui déclinent ;
• accompagner : être avec en guidant un pas derrière (dans le contexte palliatif, la destination finale du patient étant connue, le thérapeute doit se garder de passer devant !) ;
• activer les ressources du patient – points d’appui de la vie, présents jusqu’au dernier instant.
J’avais choisi d’exercer la médecine générale, pour être acteur de santé intervenant au sein de l’écosystème du patient. C’est donc naturellement que je suis venue aux soins palliatifs. Les soins palliatifs sont plus qu’une spécialité, c’est une discipline transversale, puisqu’elle est destinée aux personnes atteintes de maladie incurable, quelle que soit la pathologie d’organe. Les soins palliatifs : médecine de la « faim » de vie, orthographe particulière qui donne de nouvelles perspectives quand « n » haiNe se transforme « m » aiMe. Dans les livres, les soins palliatifs sont définis comme des soins holistiques d’accompagnement de la personne dans sa globalité. Soyons pragmatiques en parlant d’objectif : cet objectif de prendre soin de l’autre, ce n’est pas traiter une pathologie - un organe, c’est prêter attention à la globalité de ce qu’il vit.
En anglais, la discipline est dénommée « palliative care », care mot sans équivalent en français, qui évoque le prendre soin, et c’est intéressant que le mot care ait peut-être la même racine que caresse. Prendre soin de malades incurables, la médecine révèle là sa dimension d’accompagnement : accompagnement particulier de malades qui ne guériront pas, pour qu’ils terminent leur chemin de vie. Pour accompagner... il y a la nécessité de rencontrer l’autre. C’est dans cette recherche d’une juste posture relationnelle que l’hypnose a sa place. Pratiquer l’hypnose, c’est développer l’altérité.
Par ailleurs, en clinique, pratiquer l’hypnose c’est avoir un outil combien utile dans le domaine relationnel, dans le soin quotidien au niveau procédural, dans les traitements des symptômes (douleur, anxiété, dyspnée), dans l’accompagnement psychologique. Ainsi, la polyvalence de l’hypnose permet la prise en soins globale nécessaire aux soins palliatifs. Il est alors intéressant de constater l’adéquation de l’hypnose et des soins palliatifs en termes de conception du soin :
• partir de la réalité du patient dans le respect de ses souhaits et de ses convictions : rejoindre le patient là où il est dans l’élaboration d’un parcours de soin personnalisé – qu’est-ce qui donne sens à sa vie alors qu’il faut renoncer à la guérison, apprendre à faire avec la maladie, avec un corps et des capacités fonctionnelles qui déclinent ;
• accompagner : être avec en guidant un pas derrière (dans le contexte palliatif, la destination finale du patient étant connue, le thérapeute doit se garder de passer devant !) ;
• activer les ressources du patient – points d’appui de la vie, présents jusqu’au dernier instant.
Alors effectivement soins palliatifs et hypnose se rejoignent dans ce principe fondamental de toujours s’adresser à la partie saine, vivante du patient. Avec cette conviction : « nous sommes bien vivants jusqu’à la mort ». Vivant, malgré les métastases multiples, vivant, malgré un membre gangrené, suite à une ischémie non traitable, vivant, malgré la maladie de Charcot qui ne permet au patient que de bouger les paupières.
L’hypnose, via un travail autour des perceptions, permet au patient de reprendre ou de prendre contact avec son corps. Ainsi, malgré la maladie, malgré la perte de compétence fonctionnelle, l’être reste dans la vie, dans la réalisation. L’hypnose donne accès à tout moment à des possibilités de découverte, de changement et d’évolution. Et aussi pour l’évolution ultime, celle qui nous concerne tous de quitter la vie. Il s’agit ici de l’utilisation de l’hypnose en toute fin de vie, un article, comme un retour d’expérience, basé sur la présentation de situations cliniques.
Les patients que j’accompagne arrivent donc au terme de leur chemin de vie. Epicure a pu dire : « Si la mort est là, vous n’y êtes pas – et si vous êtes là, la mort n’y est pas. » Pourtant, mon expérience me montre que de manière élaborée ou non, le questionnement existentiel est là. L’ambivalence humaine se projette dans un défi de vie contre une mort annoncée. Vivre avec plénitude des moments de bonheur éphémères à l’ombre de la maladie qui progresse, rappelant à l’homme qu’il est mortel et le mettant face à l’ineffable questionnement du « qu’y a-t-il derrière ? ».
Un jour, un patient, presque centenaire, qui avait une certaine sagesse et qui me parlait comme à une jeune disciple, m’a dit cette phrase : « Mon petit, il n’est pas simple de quitter la vie. » Situation d’ambivalence : la mort parfois attendue comme une délivrance de la maladie et de la souffrance, mais la mort toujours inconnue, suscitant tristesse et crainte ou autre chose de quitter cette vie que nous connaissons.
Un premier cas clinique riche d’ambivalence Au cours d’une garde de nuit, je suis appelée en urgence pour une détresse respiratoire. Il s’agit d’une patiente de 50 ans, qui souffre d’un cancer de l’utérus étendu avec carcinose péritonéale et lymphangite carcinomateuse. A mon arrivée, la patiente est agitée, dyspnéique, encombrée – en la voyant, je calcule déjà dans ma tête les posologies de morphine, midazolam, scopolamine pour la traiter.
Je me présente comme étant le médecin de garde, elle me regarde fixement et me dit :
« je ne veux pas de morphine ». Pas question de discuter, elle n’était pas en mesure de discuter. (Il faut savoir que la morphine est le médicament des détresses respiratoires, car tout comme il enlève la sensation douloureuse, il enlève la sensation d’étouffement.) Mais ce mot « mort-fine » est-il bien choisi ? Bien sûr, elle ne voulait pas de morphine. J’abandonnais tous mes calculs de dose de médicaments, il me restait l’hypnose.
« Très bien, vous ne voulez pas de morphine », je lui dis de façon affirmative et je lui prends la main pour la serrer au rythme rapide de sa respiration, en décrivant la situation que je ressens en la voyant trempée de sueurs, assise dans son lit dont les barrières de protection sont montées, et les draps défaits: quelqu’un dans un bateau à la dérive au milieu d’une tempête. Je décris un bateau dans une tempête, malmené par le vent si fort qu’il coupe la respiration, je lui dis que tant qu’elle tient fermement ma main comme un gouvernail elle gouverne son bateau pour passer le cap de la tempête – toute tempête passe pour laisser place à un temps serein. Au fur et à mesure, je ralentis le rythme de mes paroles et de mes pressions sur sa main. Le vent fai- blit, la mer se calme, les nuages s’éclaircissent. La respiration se calme, la patiente s’allonge, pose sa tête sur l’oreiller. Je lui fais observer combien il devient facile de respirer l’air de cette crique calme et protégée. Cet air qui alimente sa pharmacie intérieure. La patiente sourit à cette expression et prend une grande inspiration. Je formule une suggestion :
«comment cette partie de vous-même qui est désormais capitaine sait utiliser sa pharmacie intérieure, maintenant et à l’avenir lorsqu’elle sera nécessaire». La patiente est totalement apaisée, elle dit simplement un peu, comme si cette virée en bateau avait été quelque chose de naturelle : « merci Docteur, maintenant je veux dormir... ».
Nuit tranquille. Au matin, je passe voir la patiente. Elle est éveillée, avec un visage apaisé. Cependant, elle me dit qu’elle se sent essouffiée et ajoute : « je veux bien de la morphine ». Je lui ai donc prescrit un traitement à dose adaptée eupnéisante. La patiente a pu continuer de naviguer sans récidive d’anxiété ni de symptômes respiratoires, pour la suite de son hospitalisation. Et je m’interroge sur le cap qu’a passé cette patiente en acceptant la « mort-fine ».
Y A-T-IL UN PAS SAGE POUR FRANCHIR LE CAP ?
Explorons plus avant avec un nouveau cas clinique dont la clé est cette question : « à quoi puis-je vous être utile ? », question bien connue dans les TOS, que j’utilise comme une mise à disposition et qui permet une ouverture large au dialogue.
Il s’agit d’une femme de 60 ans, atteinte d’un cancer dont la localisation importe peu pour ce cas clinique. Cette patiente était surtout très introvertie, plus qu’introvertie, elle était repliée sur elle-même. Dans une forme de contrôle et de refus de vulnérabilité, elle ne donnait pas accès à elle, elle n’exprimait pas d’affect, et malgré des signes physiques observables témoignant de douleur, elle niait avoir mal. Lors d’un entretien, je la questionne avec cette phrase : « à quoi puis-je vous être utile ? ». La patiente me dit que la climatisation de la chambre ne fonctionne pas. Alors que je porte une blouse blanche, mon étiquette avec « Dr » marqué en grand, la patiente meuble la conversation, comme parler de la météo pour éluder d’autres sujets. J’ai bien sûr fait le nécessaire pour faire venir un technicien.
Trois jours plus tard, il y a une aggravation importante, la patiente est non réactive, dans cet épuisement et cette profonde somnolence de la phase pré-agonique. (Pour ceux qui ne connaissent pas ma discipline, dans de nombreuses situations de fin de vie, la vigilance diminue avec installation d’une profonde somnolence, l’organisme semble ralentir, ralentir jusqu’à s’arrêter et le décès survient en quelques jours sans détresse d’organe ni signe de souffrance.) Dans cette phase pré-agonique, je parle aux patients quel que soit leur niveau de vigilance, en leur disant que nous continuons leurs soins, et veillons à leur soulagement. Il y a souvent des réactions. Ce jour-là, la patiente ne réagit pas.
Mais à ce fameux moment que nous connaissons, le moment où je sors de la chambre avec la main sur la poignée de porte, je me retourne et je vois que la patiente a ouvert les yeux. Je me rapproche d’elle, et son regard est exceptionnel, son regard est un véritable appel. Je m’assieds donc à côté d’elle,
« à quoi puis-je vous être utile ? », et presque instantanément le teint de la patiente change, sa respiration se modifie avec des pauses, les marbrures apparaissent au genou : tous les signes d’agonie. Elle décède en 15 minutes, moi à ses côtés. A quoi puis-je vous être utile ? Comment ne pas penser que cette femme avait juste besoin d’une présence à côté d’elle pour ses derniers instants ? Et il faut reconnaître l’insigne honneur que cette patiente m’a fait de m’autoriser à l’accompagner.
Proposer l’accompagnement est une chose, encore faut-il que le patient nous invite à l’accompagner. Dans la relation de soins, dans la rencontre avec le patient au seuil de la mort, c’est une invitation à des moments et à des lieux les plus intimes de l’être, invitation alors conditionnée par la juste présence du soignant, ce savoir « être avec », pleinement attentif et accessible.
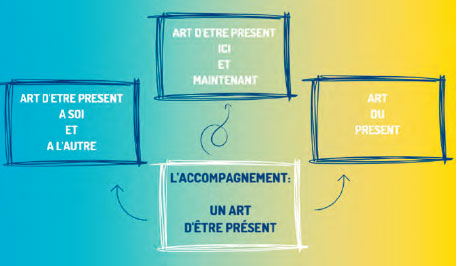
L’accompagnement se concevrait comme un triple art d’être présent : l’art d’être présent à soi et à l’autre ; l’art d’être au présent ici et maintenant sans projection ; et l’art du présent au sens de cadeau, qui reconnaît la réciprocité de la rencontre.
L’hypnose, via un travail autour des perceptions, permet au patient de reprendre ou de prendre contact avec son corps. Ainsi, malgré la maladie, malgré la perte de compétence fonctionnelle, l’être reste dans la vie, dans la réalisation. L’hypnose donne accès à tout moment à des possibilités de découverte, de changement et d’évolution. Et aussi pour l’évolution ultime, celle qui nous concerne tous de quitter la vie. Il s’agit ici de l’utilisation de l’hypnose en toute fin de vie, un article, comme un retour d’expérience, basé sur la présentation de situations cliniques.
Les patients que j’accompagne arrivent donc au terme de leur chemin de vie. Epicure a pu dire : « Si la mort est là, vous n’y êtes pas – et si vous êtes là, la mort n’y est pas. » Pourtant, mon expérience me montre que de manière élaborée ou non, le questionnement existentiel est là. L’ambivalence humaine se projette dans un défi de vie contre une mort annoncée. Vivre avec plénitude des moments de bonheur éphémères à l’ombre de la maladie qui progresse, rappelant à l’homme qu’il est mortel et le mettant face à l’ineffable questionnement du « qu’y a-t-il derrière ? ».
Un jour, un patient, presque centenaire, qui avait une certaine sagesse et qui me parlait comme à une jeune disciple, m’a dit cette phrase : « Mon petit, il n’est pas simple de quitter la vie. » Situation d’ambivalence : la mort parfois attendue comme une délivrance de la maladie et de la souffrance, mais la mort toujours inconnue, suscitant tristesse et crainte ou autre chose de quitter cette vie que nous connaissons.
Un premier cas clinique riche d’ambivalence Au cours d’une garde de nuit, je suis appelée en urgence pour une détresse respiratoire. Il s’agit d’une patiente de 50 ans, qui souffre d’un cancer de l’utérus étendu avec carcinose péritonéale et lymphangite carcinomateuse. A mon arrivée, la patiente est agitée, dyspnéique, encombrée – en la voyant, je calcule déjà dans ma tête les posologies de morphine, midazolam, scopolamine pour la traiter.
Je me présente comme étant le médecin de garde, elle me regarde fixement et me dit :
« je ne veux pas de morphine ». Pas question de discuter, elle n’était pas en mesure de discuter. (Il faut savoir que la morphine est le médicament des détresses respiratoires, car tout comme il enlève la sensation douloureuse, il enlève la sensation d’étouffement.) Mais ce mot « mort-fine » est-il bien choisi ? Bien sûr, elle ne voulait pas de morphine. J’abandonnais tous mes calculs de dose de médicaments, il me restait l’hypnose.
« Très bien, vous ne voulez pas de morphine », je lui dis de façon affirmative et je lui prends la main pour la serrer au rythme rapide de sa respiration, en décrivant la situation que je ressens en la voyant trempée de sueurs, assise dans son lit dont les barrières de protection sont montées, et les draps défaits: quelqu’un dans un bateau à la dérive au milieu d’une tempête. Je décris un bateau dans une tempête, malmené par le vent si fort qu’il coupe la respiration, je lui dis que tant qu’elle tient fermement ma main comme un gouvernail elle gouverne son bateau pour passer le cap de la tempête – toute tempête passe pour laisser place à un temps serein. Au fur et à mesure, je ralentis le rythme de mes paroles et de mes pressions sur sa main. Le vent fai- blit, la mer se calme, les nuages s’éclaircissent. La respiration se calme, la patiente s’allonge, pose sa tête sur l’oreiller. Je lui fais observer combien il devient facile de respirer l’air de cette crique calme et protégée. Cet air qui alimente sa pharmacie intérieure. La patiente sourit à cette expression et prend une grande inspiration. Je formule une suggestion :
«comment cette partie de vous-même qui est désormais capitaine sait utiliser sa pharmacie intérieure, maintenant et à l’avenir lorsqu’elle sera nécessaire». La patiente est totalement apaisée, elle dit simplement un peu, comme si cette virée en bateau avait été quelque chose de naturelle : « merci Docteur, maintenant je veux dormir... ».
Nuit tranquille. Au matin, je passe voir la patiente. Elle est éveillée, avec un visage apaisé. Cependant, elle me dit qu’elle se sent essouffiée et ajoute : « je veux bien de la morphine ». Je lui ai donc prescrit un traitement à dose adaptée eupnéisante. La patiente a pu continuer de naviguer sans récidive d’anxiété ni de symptômes respiratoires, pour la suite de son hospitalisation. Et je m’interroge sur le cap qu’a passé cette patiente en acceptant la « mort-fine ».
Y A-T-IL UN PAS SAGE POUR FRANCHIR LE CAP ?
Explorons plus avant avec un nouveau cas clinique dont la clé est cette question : « à quoi puis-je vous être utile ? », question bien connue dans les TOS, que j’utilise comme une mise à disposition et qui permet une ouverture large au dialogue.
Il s’agit d’une femme de 60 ans, atteinte d’un cancer dont la localisation importe peu pour ce cas clinique. Cette patiente était surtout très introvertie, plus qu’introvertie, elle était repliée sur elle-même. Dans une forme de contrôle et de refus de vulnérabilité, elle ne donnait pas accès à elle, elle n’exprimait pas d’affect, et malgré des signes physiques observables témoignant de douleur, elle niait avoir mal. Lors d’un entretien, je la questionne avec cette phrase : « à quoi puis-je vous être utile ? ». La patiente me dit que la climatisation de la chambre ne fonctionne pas. Alors que je porte une blouse blanche, mon étiquette avec « Dr » marqué en grand, la patiente meuble la conversation, comme parler de la météo pour éluder d’autres sujets. J’ai bien sûr fait le nécessaire pour faire venir un technicien.
Trois jours plus tard, il y a une aggravation importante, la patiente est non réactive, dans cet épuisement et cette profonde somnolence de la phase pré-agonique. (Pour ceux qui ne connaissent pas ma discipline, dans de nombreuses situations de fin de vie, la vigilance diminue avec installation d’une profonde somnolence, l’organisme semble ralentir, ralentir jusqu’à s’arrêter et le décès survient en quelques jours sans détresse d’organe ni signe de souffrance.) Dans cette phase pré-agonique, je parle aux patients quel que soit leur niveau de vigilance, en leur disant que nous continuons leurs soins, et veillons à leur soulagement. Il y a souvent des réactions. Ce jour-là, la patiente ne réagit pas.
Mais à ce fameux moment que nous connaissons, le moment où je sors de la chambre avec la main sur la poignée de porte, je me retourne et je vois que la patiente a ouvert les yeux. Je me rapproche d’elle, et son regard est exceptionnel, son regard est un véritable appel. Je m’assieds donc à côté d’elle,
« à quoi puis-je vous être utile ? », et presque instantanément le teint de la patiente change, sa respiration se modifie avec des pauses, les marbrures apparaissent au genou : tous les signes d’agonie. Elle décède en 15 minutes, moi à ses côtés. A quoi puis-je vous être utile ? Comment ne pas penser que cette femme avait juste besoin d’une présence à côté d’elle pour ses derniers instants ? Et il faut reconnaître l’insigne honneur que cette patiente m’a fait de m’autoriser à l’accompagner.
Proposer l’accompagnement est une chose, encore faut-il que le patient nous invite à l’accompagner. Dans la relation de soins, dans la rencontre avec le patient au seuil de la mort, c’est une invitation à des moments et à des lieux les plus intimes de l’être, invitation alors conditionnée par la juste présence du soignant, ce savoir « être avec », pleinement attentif et accessible.
L’accompagnement se concevrait comme un triple art d’être présent : l’art d’être présent à soi et à l’autre ; l’art d’être au présent ici et maintenant sans projection ; et l’art du présent au sens de cadeau, qui reconnaît la réciprocité de la rencontre.
Nous sommes convoqués à mettre tout en œuvre pour que cette personne vulnérable se sente humanisée par notre présence à elle.
« IL SUFFIT D’UN GESTE » POUR LÂCHER PRISE
Rencontre toujours singulière comme en témoigne ce nouvel exemple. Il s’agit d’une dame âgée, 95 ans, elle a un cancer du pancréas de découverte récente, son âge, l’extension importante du cancer, ses co-morbidités, et la demande de la patiente ont conduit à la décision de soins palliatifs exclusifs dès le diagnostic. Cette dame est asymptomatique hormis la fatigue. C’est singulier d’aller dans sa chambre, elle est toujours très bien mise, portant une chemise de nuit en dentelle et ses cheveux blancs bien coiffés, la visite est comme une audience auprès d’une comtesse. Tous les jours, elle tient ce discours : « Docteur, il faut que je meure, et je n’y arrive pas, tout le monde me dit de lâcher, mes enfants, mes petits-enfants, comment faire pour lâcher prise ? » Et ce qui est très particulier, c’est que malgré ses propos, elle est systématiquement accrochée à quelque chose, à la barrière du lit ou au perroquet.
C’est une séance très courte qui s’est installée d’elle-même après que la patiente m’ait encore dit qu’il fallait qu’elle lâche prise. Je lui fais remarquer qu’elle est fermement accrochée à la barrière du lit et je focalise son attention sur cette prise, qu’elle tient comme une corde. Elle est rapidement entrée en transe. Alors, j’ai fait la suggestion que plutôt que de lâcher, pour aller quelque part il est sûrement plus utile de s’agripper fermement à la corde et de tirer dessus pour se hisser jusqu’au but. Et dans un geste très lent, la patiente lâche la barrière. Et elle est décédée durant la nuit.
Cela interroge, c’est bien François Roustang qui a dit « il suffit d’un geste ».
Qu’est-ce qui fait qu’un être est prêt pour ce passage, pour quitter la vie (les siens, ce qu’il a fait, ce qu’il n’a pas fait) ? – cela interroge aussi sur ce que veut dire quitter la vie car, quitte-t-on vraiment la vie quand on considère que chacun, par ce qu’il a fait, par ses rencontres, laisse de lui une trace qui est éternelle au monde. Est-ce la trace laissée en chemin ? En considérant que l’être avance dans son existence sur un chemin de vie, ce che- min de vie se termine-t-il, ce chemin mène- t-il vers un après ? On aborde là le domaine de la spiritualité, et sa multiplicité de convic- tions individuelles.
« C’EST PASSÉ... »
Abordons-le au travers de cette dame de 85 ans, souffrant d’un cancer gynécologique avec carcinose péritonéale. C’est une ancienne agricultrice, paisible et résignée, qui dit avec son bon sens paysan : « il faut bien finir sa vie », mais au fil des jours elle commence à dire que « c’est long ». Elle a un moment d’agitation intense qu’on appelle communément agitation de fin de vie. Elle a des angoisses de mort, elle se découvre, elle appelle tous ses morts. Cette patiente est extrêmement agitée, elle crie, elle pleure, j’ai du mal à entrer en lien avec elle, elle appelle son mari pour qu’il vienne la secourir. C’est finalement quand je lui demande où est son mari que je capte son attention, elle me répond que son mari est au ciel. Alors je lui demande comment elle peut faire pour qu’il vienne auprès d’elle. Elle se met à prier et récite le « Je vous salue Marie ». Elle prie longuement, s’apaise en priant et son visage montre tous les signes de transe. Pendant qu’elle priait en récitant « Je vous salue Marie », une partie de moi récitait « Shéma Israël ». Donc, en communion de prières et d’hypnose, Gaston, son mari, est arrivé. Je lui suggère simplement qu’elle profite de ce moment avec son mari, parler avec lui, peut-être l’étreindre ou autre chose. Il se passe un certain temps... puis tranquillement elle ouvre les yeux et dit « c’est passé... ». Elle sera tout à fait calme pour la suite de l’hospitalisation.
« C’est passé », y a-t-il quelque chose à passer et comment ? On parle de chemin de trépas. Ce trépas poursuit pour l’achever une évolution personnelle. Chaque existence unique, dans une individualité qui a tracé ce chemin de fin de vie depuis son origine.
UNE ASCENSION SUR PAROI ROCHEUSE
Cette patiente a 82 ans, et un cancer du pancréas. Après l’échec de deux chimiothérapies, la décision rapide de soins palliatifs exclusifs a été bien comprise par la patiente. Elle aime se décrire comme très sportive, férue d’alpinisme et d’escalade. Elle raconte qu’elle s’est mariée à Chamonix. Lors de nos entretiens, elle dévoile une profonde souffrance psychique en lien avec la dégradation de ses capacités physiques. Dans cette perte de sens à donner au temps qui reste, elle a fait une tentative de suicide.
Une séance d’hypnose lui permet de se retrouver sur une paroi rocheuse pour une ascension. La séance est focalisée sur les sensations physiques et le goût de l’effort, le plaisir de sentir les muscles tendus, la satis- faction du dépassement de soi et l’attirance pour la prise de risque. Sur la paroi rocheuse, c’est la force intrépide et le courage réfléchi qui permettent d’atteindre chaque prise. Monter, prise après prise, convaincue de sa propre capacité d’arrivée au terme de la voie : là-haut où se trouve la sensation de victoire et de plénitude d’accomplissement de soi ressentie au sommet de la voie d’escalade. Après cette séance, la patiente est restée sereine pour la suite de son hospitalisation, comme si elle avait retrouvé du signifiant à son difficile quotidien en soins palliatifs.
Rencontre toujours singulière comme en témoigne ce nouvel exemple. Il s’agit d’une dame âgée, 95 ans, elle a un cancer du pancréas de découverte récente, son âge, l’extension importante du cancer, ses co-morbidités, et la demande de la patiente ont conduit à la décision de soins palliatifs exclusifs dès le diagnostic. Cette dame est asymptomatique hormis la fatigue. C’est singulier d’aller dans sa chambre, elle est toujours très bien mise, portant une chemise de nuit en dentelle et ses cheveux blancs bien coiffés, la visite est comme une audience auprès d’une comtesse. Tous les jours, elle tient ce discours : « Docteur, il faut que je meure, et je n’y arrive pas, tout le monde me dit de lâcher, mes enfants, mes petits-enfants, comment faire pour lâcher prise ? » Et ce qui est très particulier, c’est que malgré ses propos, elle est systématiquement accrochée à quelque chose, à la barrière du lit ou au perroquet.
C’est une séance très courte qui s’est installée d’elle-même après que la patiente m’ait encore dit qu’il fallait qu’elle lâche prise. Je lui fais remarquer qu’elle est fermement accrochée à la barrière du lit et je focalise son attention sur cette prise, qu’elle tient comme une corde. Elle est rapidement entrée en transe. Alors, j’ai fait la suggestion que plutôt que de lâcher, pour aller quelque part il est sûrement plus utile de s’agripper fermement à la corde et de tirer dessus pour se hisser jusqu’au but. Et dans un geste très lent, la patiente lâche la barrière. Et elle est décédée durant la nuit.
Cela interroge, c’est bien François Roustang qui a dit « il suffit d’un geste ».
Qu’est-ce qui fait qu’un être est prêt pour ce passage, pour quitter la vie (les siens, ce qu’il a fait, ce qu’il n’a pas fait) ? – cela interroge aussi sur ce que veut dire quitter la vie car, quitte-t-on vraiment la vie quand on considère que chacun, par ce qu’il a fait, par ses rencontres, laisse de lui une trace qui est éternelle au monde. Est-ce la trace laissée en chemin ? En considérant que l’être avance dans son existence sur un chemin de vie, ce che- min de vie se termine-t-il, ce chemin mène- t-il vers un après ? On aborde là le domaine de la spiritualité, et sa multiplicité de convic- tions individuelles.
« C’EST PASSÉ... »
Abordons-le au travers de cette dame de 85 ans, souffrant d’un cancer gynécologique avec carcinose péritonéale. C’est une ancienne agricultrice, paisible et résignée, qui dit avec son bon sens paysan : « il faut bien finir sa vie », mais au fil des jours elle commence à dire que « c’est long ». Elle a un moment d’agitation intense qu’on appelle communément agitation de fin de vie. Elle a des angoisses de mort, elle se découvre, elle appelle tous ses morts. Cette patiente est extrêmement agitée, elle crie, elle pleure, j’ai du mal à entrer en lien avec elle, elle appelle son mari pour qu’il vienne la secourir. C’est finalement quand je lui demande où est son mari que je capte son attention, elle me répond que son mari est au ciel. Alors je lui demande comment elle peut faire pour qu’il vienne auprès d’elle. Elle se met à prier et récite le « Je vous salue Marie ». Elle prie longuement, s’apaise en priant et son visage montre tous les signes de transe. Pendant qu’elle priait en récitant « Je vous salue Marie », une partie de moi récitait « Shéma Israël ». Donc, en communion de prières et d’hypnose, Gaston, son mari, est arrivé. Je lui suggère simplement qu’elle profite de ce moment avec son mari, parler avec lui, peut-être l’étreindre ou autre chose. Il se passe un certain temps... puis tranquillement elle ouvre les yeux et dit « c’est passé... ». Elle sera tout à fait calme pour la suite de l’hospitalisation.
« C’est passé », y a-t-il quelque chose à passer et comment ? On parle de chemin de trépas. Ce trépas poursuit pour l’achever une évolution personnelle. Chaque existence unique, dans une individualité qui a tracé ce chemin de fin de vie depuis son origine.
UNE ASCENSION SUR PAROI ROCHEUSE
Cette patiente a 82 ans, et un cancer du pancréas. Après l’échec de deux chimiothérapies, la décision rapide de soins palliatifs exclusifs a été bien comprise par la patiente. Elle aime se décrire comme très sportive, férue d’alpinisme et d’escalade. Elle raconte qu’elle s’est mariée à Chamonix. Lors de nos entretiens, elle dévoile une profonde souffrance psychique en lien avec la dégradation de ses capacités physiques. Dans cette perte de sens à donner au temps qui reste, elle a fait une tentative de suicide.
Une séance d’hypnose lui permet de se retrouver sur une paroi rocheuse pour une ascension. La séance est focalisée sur les sensations physiques et le goût de l’effort, le plaisir de sentir les muscles tendus, la satis- faction du dépassement de soi et l’attirance pour la prise de risque. Sur la paroi rocheuse, c’est la force intrépide et le courage réfléchi qui permettent d’atteindre chaque prise. Monter, prise après prise, convaincue de sa propre capacité d’arrivée au terme de la voie : là-haut où se trouve la sensation de victoire et de plénitude d’accomplissement de soi ressentie au sommet de la voie d’escalade. Après cette séance, la patiente est restée sereine pour la suite de son hospitalisation, comme si elle avait retrouvé du signifiant à son difficile quotidien en soins palliatifs.
QUELLE VICTOIRE DE CONDUIRE UN TRAIN
Ce dernier patient de 75 ans souffre d’un cancer de prostate avec métastases osseuses et cérébrales. Cette atteinte cérébrale et des troubles cognitifs préexistants permettent peu de communication verbale. Le patient est présent, il coopère au nursing, il mange un peu, mais il y a peu d’échange.
Un jour, son visage est inhabituellement froncé traduisant un inconfort difficile à interpréter. Comme un « yes set », je dis au patient que je vois que son visage est crispé, que son front est froncé, que sa respiration est rapide – « est-ce une douleur qui fait cela ?... pas de réponse, ou train de pensées difficiles ? »... et le patient réagit vivement à cette proposition. L’expression de son visage change pour prendre une expression d’approbation. (Remarquons ici que les malades non communicants verbalement restent volontiers réactifs par des minimal cues d’une intensité surprenante en regard de leur faiblesse, comme un signaling par des modifications du rythme respiratoire ou des expressions du visage.)
Alors je garde la métaphore du train de pensées, et nous partons en voyage. Je décris un TGV qui va si vite que le paysage à travers la vitre est flou, presque inquiétant. Heureusement, il y a une correspondance pour un train corail, le voyage est plus lent rythmé par le bruit rassurant et cadencé des roues sur les rails. Puis une nouvelle correspondance pour un train à vapeur, qui va son train de sénateur, permettant d’admirer la campagne environnante. Je propose de mettre les drapeaux blancs de la paix sur le train, mais le patient fait une moue de refus. Je me rattrape, « la paix de la victoire », ce mot victoire apporte un grand sourire sur le visage du patient. Bien sûr, quelle victoire de conduire un train à vapeur, quelle force et courage ont les cheminots. Le patient réagit par un sou- rire aux mots force et courage. Actionner les machines, pelleter le charbon, débarquer/ embarquer des voyageurs, de la marchandise, quelle victoire de conduire le train de gare en gare jusqu’au terminus. Le patient dort paisiblement en fin de séance, avec comme un sourire sur le visage.
Ce dernier patient de 75 ans souffre d’un cancer de prostate avec métastases osseuses et cérébrales. Cette atteinte cérébrale et des troubles cognitifs préexistants permettent peu de communication verbale. Le patient est présent, il coopère au nursing, il mange un peu, mais il y a peu d’échange.
Un jour, son visage est inhabituellement froncé traduisant un inconfort difficile à interpréter. Comme un « yes set », je dis au patient que je vois que son visage est crispé, que son front est froncé, que sa respiration est rapide – « est-ce une douleur qui fait cela ?... pas de réponse, ou train de pensées difficiles ? »... et le patient réagit vivement à cette proposition. L’expression de son visage change pour prendre une expression d’approbation. (Remarquons ici que les malades non communicants verbalement restent volontiers réactifs par des minimal cues d’une intensité surprenante en regard de leur faiblesse, comme un signaling par des modifications du rythme respiratoire ou des expressions du visage.)
Alors je garde la métaphore du train de pensées, et nous partons en voyage. Je décris un TGV qui va si vite que le paysage à travers la vitre est flou, presque inquiétant. Heureusement, il y a une correspondance pour un train corail, le voyage est plus lent rythmé par le bruit rassurant et cadencé des roues sur les rails. Puis une nouvelle correspondance pour un train à vapeur, qui va son train de sénateur, permettant d’admirer la campagne environnante. Je propose de mettre les drapeaux blancs de la paix sur le train, mais le patient fait une moue de refus. Je me rattrape, « la paix de la victoire », ce mot victoire apporte un grand sourire sur le visage du patient. Bien sûr, quelle victoire de conduire un train à vapeur, quelle force et courage ont les cheminots. Le patient réagit par un sou- rire aux mots force et courage. Actionner les machines, pelleter le charbon, débarquer/ embarquer des voyageurs, de la marchandise, quelle victoire de conduire le train de gare en gare jusqu’au terminus. Le patient dort paisiblement en fin de séance, avec comme un sourire sur le visage.
Tous ces patients hospitalisés en unités de soins palliatifs sont si fragiles et vulnérables à ce moment unique de leur fin de vie. La fin de vie telle un entre-deux : de la vie à l’au- delà. Malgré la fragilité, les ressources sont là et s’expriment. Une expression si infime soit- elle maintient la relation. Ce lien à l’autre, créateur d’un monde relationnel, un espace où la juste présence du soignant constitue un appui, source de possible et de réalisation personnelle pour le patient.
C’est par là qu’il faut conclure. Le contexte d’incertitude de la fin de vie appelle à la prudence pour tirer des conclusions interprétatives sur la thématique du passage. La certitude est l’intensité de la relation, l’intensité de la sollicitude dans l’accompagnement. Si la vulnérabilité participe à la finitude de l’homme, elle est aussi un principe de développement, puisque c’est en se reconnaissant vulnérable que l’homme accède au mouvement du changement. Alors, en tant que soignant, nous sommes convoqués à mettre tout en œuvre pour que cette personne vulnérable se sente humanisée par notre présence à elle. Avec comme interrogations permanentes : « que me demandes-tu réellement ? »,
« que puis-je faire avec toi ? ».
La qualité de présence ouvre un espace relationnel : il s’établit ce rapport intersubjectif constructeur d’une rencontre où chacun va pouvoir s’apporter en réciprocité avec humanité. Cette attention humaniste est aux confins des soins palliatifs et de l’hypnose, elle est constructrice d’un accompagnement où s’expriment les ressources du patient. La vie peut alors s’éteindre, peut-être comme une bougie s’éteint, avec une essence particulière dans sa flamme, cette essence individuelle qui rend chaque existence unique et qui fait que chaque vie à son terme se consume de ma- nière unique, individuelle.
L’hypnose permet l’expression de cette individualité. Un principe d’humanité, de pré- sence à l’autre partagé par l’hypnose et les soins palliatifs qui rendent le sujet acteur de sa vie jusqu’au dernier instant. « Fais que je sois vivant à l’instant de ma mort », a écrit Winnicott.
Une patiente me l’a dit autrement quelques jours avant son décès : « Je suis dans la brume, c’est une plénitude, avec cette impression que je deviens cette brume, pour me réduire à l’essentiel, je m’évapore en devenant à la fois air et eau, essentiels à la vie. »
C’est par là qu’il faut conclure. Le contexte d’incertitude de la fin de vie appelle à la prudence pour tirer des conclusions interprétatives sur la thématique du passage. La certitude est l’intensité de la relation, l’intensité de la sollicitude dans l’accompagnement. Si la vulnérabilité participe à la finitude de l’homme, elle est aussi un principe de développement, puisque c’est en se reconnaissant vulnérable que l’homme accède au mouvement du changement. Alors, en tant que soignant, nous sommes convoqués à mettre tout en œuvre pour que cette personne vulnérable se sente humanisée par notre présence à elle. Avec comme interrogations permanentes : « que me demandes-tu réellement ? »,
« que puis-je faire avec toi ? ».
La qualité de présence ouvre un espace relationnel : il s’établit ce rapport intersubjectif constructeur d’une rencontre où chacun va pouvoir s’apporter en réciprocité avec humanité. Cette attention humaniste est aux confins des soins palliatifs et de l’hypnose, elle est constructrice d’un accompagnement où s’expriment les ressources du patient. La vie peut alors s’éteindre, peut-être comme une bougie s’éteint, avec une essence particulière dans sa flamme, cette essence individuelle qui rend chaque existence unique et qui fait que chaque vie à son terme se consume de ma- nière unique, individuelle.
L’hypnose permet l’expression de cette individualité. Un principe d’humanité, de pré- sence à l’autre partagé par l’hypnose et les soins palliatifs qui rendent le sujet acteur de sa vie jusqu’au dernier instant. « Fais que je sois vivant à l’instant de ma mort », a écrit Winnicott.
Une patiente me l’a dit autrement quelques jours avant son décès : « Je suis dans la brume, c’est une plénitude, avec cette impression que je deviens cette brume, pour me réduire à l’essentiel, je m’évapore en devenant à la fois air et eau, essentiels à la vie. »
Dr Laurence DALEM
Médecin généraliste, diplôme universitaire de soins palliatifs. Formée à l’hypnose et aux thérapies brèves à Emergences et au CHTIP Collège d'Hypnose & Thérapies Intégratives de Paris * In-Dolore. Membre de la SFAP (Société française d’accompagnement et de soins palliatifs), exerce dans le service de soins palliatifs de la polyclinique Montréal de Carcassonne. Membre de France EMDR IMO ®





























